Qué es el sarampión?
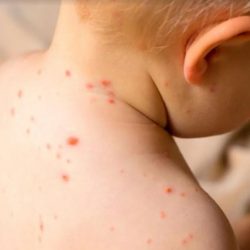 El sarampión es una de las erupciones cutáneas clásicas que se presentan en la infancia, acompañada de fiebre elevada, tos, conjuntivitis y rinitis. La vacuna atenuada ha reducido considerablemente su incidencia.
El sarampión es una de las erupciones cutáneas clásicas que se presentan en la infancia, acompañada de fiebre elevada, tos, conjuntivitis y rinitis. La vacuna atenuada ha reducido considerablemente su incidencia.
El sarampión constituye, junto con la rubéola, roséola, eritema infeccioso y varicela, uno de los exantemas o erupciones cutáneas clásicas que se presentan en la infancia.
Antiguamente el sarampión era una enfermedad muy común; hasta el año 1960, el exantema, acompañado de fiebre elevada, tos, conjuntivitis y rinitis, afectaba a más del 90% de la población menor de 20 años.
Desde que se introdujo en EE.UU. la vacuna atenuada en 1963 (en España en 1978), se ha reducido considerablemente el número de casos, aunque a nivel mundial en las poblaciones sin vacunar.
El sarampión sigue siendo una de las principales causas de morbilidad (30 a 40 millones de casos al año) y mortalidad (uno a dos millones al año).
A quién afecta el sarampión
El desarrollo de programas eficaces de vacunación ha convertido el sarampión en una enfermedad poco frecuente.
Sin embargo, en zonas que carecen de adecuados programas de vacunación, generalmente países en desarrollo, las epidemias tienden a aparecer en ciclos de uno a tres años.
Muchos casos ocurren en niños en edad preescolar, que no se han vacunado y viven en áreas urbanas.
En estos países, el virus de sarampión es una causa significativa de muerte en niños de uno a cinco años de edad, y en sujetos inmunodeprimidos y desnutridos, principalmente aquellos con deficiencia de vitamina A, o con el sistema inmune debilitado a consecuencia de infecciones como el VIH, al ser estos incapaces de eliminar la infección.
Las mujeres embarazadas sin vacunar pueden sufrir complicaciones graves como un aborto o un parto prematuro, e incluso morir.
¿Se puede erradicar el sarampión?
Aunque el sarampión es un virus que podría ser erradicado estableciendo unas pautas de vacunación extensiva, ya que se trata de un virus restringido al ser humano, que contiene un único serotipo, las dificultades que implica la distribución de la vacuna a regiones carentes de dispositivos de refrigeración y redes de transporte adecuadas, han impedido su eliminación.
Pero no solo la población de los países sin recursos está en peligro de infectarse con este virus.
Recientemente también se han registrado brotes de sarampión, tanto en niños como en adultos, en Europa y en varios países latinoamericanos, debido a una insuficiente vacunación.
En Ucrania, país que celebró junto con Polonia la Eurocopa de Fútbol en verano de 2012, se produjo un extenso brote de sarampión, y las autoridades sanitarias europeas recomendaron que todas las personas que acudieran a este evento se aseguraran de estar correctamente inmunizadas frente al virus.
Y a pesar de que en el año 2000 se consideró que el sarampión estaba erradicado en Estados Unidos, en 2014 se produjo un récord de casos (610 confirmados) en este país, y desde el 1 de enero al 6 de febrero de 2015 se han reportado 121 nuevos casos de sarampión (un brote que comenzó en el parque de atracciones de Disneylanda, en California).
Los expertos alertan de que el peligro de contagio sigue ahí y se muestran especialmente preocupados con el movimiento anti-vacunas, que ha hecho que muchos padres se nieguen a vacunar a sus hijos por el miedo –que carece de base científica– a que el fármaco les provoque autismo u otros trastornos mentales.
Un caso similar ha sucedido hace pocos meses en un brote de sarampión en Italia, con más de 4.400 casos reportados desde enero a agosto de 2017, de los cuales el 88% de los pacientes no había sido vacunado.
Causas del sarampión
El sarampión es una enfermedad vírica aguda causada por un paramixovirus del género Morbillivirus.
Este virus tiene la capacidad de romper la membrana de las células (lisis celular) y provocar la fusión de las mismas, formando células gigantes multinucleadas; como resultado, el virus pasa de una célula a otra.
En algunos tipos celulares (por ejemplo, células del cerebro humano) pueden aparecer infecciones persistentes sin presentar lisis celular.
Clínicamente se manifiesta por tos, fiebre, exantema, y un característico enantema a nivel de la mucosa oral conocido como “signo de Koplik”.
El virus del sarampión es muy contagioso y se transmite de una persona a otra por inhalación del agente contenido en las gotitas que se expulsan al hablar, toser o estornudar (gotas de Pflügge), o por contacto directo con secreciones nasofaríngeas o artículos contaminados recientemente.
La replicación local del virus en las vías respiratorias precede a la diseminación del mismo por el sistema linfático, infectando la conjuntiva, las vías respiratorias, el aparato urinario, pequeños vasos sanguíneos, el sistema linfático y el sistema nervioso central.
Durante el periodo de incubación, el virus provoca un descenso en el número de eosinófilos y linfocitos B y T, y una disminución de su capacidad de respuesta.
El exantema del sarampión es producido por la acción de los linfocitos T, que forman parte del sistema inmunitario, cuando estos combaten a las células endoteliales, que revisten el interior de los capilares, y que han sido infectadas por el virus.
La mayoría de los pacientes se recupera del exantema y conserva la inmunidad frente al virus durante toda la vida.
El virus también puede producir secuelas en el sistema nervioso central debido a la inmunopatogenia (encefalitis post-infección del sarampión) o desarrollo de mutantes defectuosos (panencefalitis esclerosante subaguda PEES).
Las células inmunitarias (linfocitos T y B) son muy importantes para defender al organismo de la infección por el virus, sin embargo, son las responsables de producir la mayoría de los síntomas de la enfermedad.
En los niños que han sido infectados por el virus y que presentan deficiencia de linfocitos T, se puede presentar neumonía, sin presentar exantema.
Tras producirse la infección, y a lo largo de las semanas siguientes, el virus es capaz de reducir la respuesta de las células inmunitarias al infectar los monocitos, linfocitos T y B, y favorecer la síntesis de citocinas (sustancias que reducen la capacidad del organismo de producir una adecuada respuesta inmunitaria).
Síntomas del sarampión
Las manchas de Koplik son uno de los síntomas característicos del sarampión.
Clínicamente se pueden distinguir tres periodos del sarampión en función a sus síntomas: periodo de incubación, invasivo y exantemático.
-
El primero (periodo de incubación) tiene una duración de 10 a 14 días y es el comprendido entre el momento de la infección y la aparición de fiebre.
-
El segundo periodo (invasivo) tiene como principal síntoma identificativo de sarampión la presencia de fiebre elevada durante aproximadamente tres a cinco días. Acompañando a la fiebre hay malestar, rinitis, laringitis y conjuntivitis.
-
Al mismo tiempo aparecen las manchas de Koplik (presentes en el 70-90% de los casos), de color blanquecino sobre base eritematosa (similares a unas salpicaduras de sal), localizadas al nivel del segundo molar, y que desaparecen al segundo día del exantema.
-
Por último, el periodo exantemático se inicia hacia los 14 días del contagio, con la aparición de un exantema maculopapuloso de color rojo violáceo, muy numeroso, que primero se inicia en la cabeza, detrás de las orejas y, posteriormente, se va extendiendo al resto del cuerpo.
-
No suele afectar ni a las palmas de las manos ni a las plantas de los pies, hecho que puede distinguirlo de otros procesos exantemáticos.
-
El exantema dura cuatro-cinco días y comienza a desaparecer en el mismo sentido que surgió, dejando una leve descamación. Es a partir de este 5º día con el comienzo de la desaparición del exantema cuando la contagiosidad decae.
-
En el caso de pacientes con alteraciones de su sistema inmunitario, este período de contagio puede prolongarse hasta varias semanas.
Complicaciones del sarampión
Pueden existir variaciones en la expresión clínica de esta infección, como formas no exantemáticas o sin fiebre, algunos exaltemos con ampollas, o con síntomas muy acusados a nivel abdominal, etcétera.
Si se produce la infección en un adulto, su presentación del sarampión suele ser más grave, con complicaciones del tipo neumonía, hepatitis y otitis.
En las embarazadas también puede presentarse con complicaciones respiratorias tipo neumonía y puede conllevar la pérdida del bebé o un parto prematuro.
En casos muy raros, con una incidencia en torno a cuatro casos sobre un millón, puede producirse al cabo de los años y por reactivación de un virus latente o como efecto diferido de una vacunación, la panencefalitis esclerosante subaguda, causando alteraciones neurológicas y psiquiátricas muy complejas, y con una alta mortalidad.
Diagnóstico del sarampión
La fiebre elevada aparece durante el periodo invasivo del sarampión.
El diagnóstico del sarampión se basa en criterios clínicos, epidemiológicos y serológicos. Es importante conocer las inmunizaciones que ha recibido el paciente y si ha tenido contacto previo con personas afectadas por sarampión.
La exploración clínica por parte del médico, en la que se puede observar la presencia de fiebre, catarro, tos, manchas de Koplik y exantema maculopapuloso es suficiente para realizar el diagnóstico.
En ocasiones, cuando se reconocen las manchas de Koplik, puede ser diagnosticado con seguridad incluso antes de brotar el exantema.
Debido a que en países con vacunación óptima ha decaído el número de casos, puede no reconocerse este tipo de manchas o las peculiaridades del exantema sarampionoso por parte de los médicos no habituados ya a esta enfermedad. Es por ello por lo que debe solicitarse la determinación de anticuerpos.
El diagnóstico clínico del sarampión en el laboratorio incluye la detección de anticuerpos IgM específicos contra el sarampión, o un incremento significativo de las concentraciones de anticuerpos entre los sueros obtenidos en la fase aguda y la de convalecencia.
El aislamiento del virus en cultivo celular de muestras de sangre, conjuntiva, nasofaringe u orina, obtenidas antes del tercer día de la erupción, es otro método, aunque menos usado.
Algo más utilizado aunque con coste económico elevado y no disponible en todos los centros sanitarios es la detección del RNA del virus mediante la reacción en cadena de la polimerasa (PCR).
Tratamiento y prevención del sarampión
La vacuna del sarampión se administra en bebés de un año.
La finalidad del tratamiento del sarampión es controlar y mitigar los síntomas, como la fiebre y la tos, por tanto se emplean antitérmicos, analgésicos y antitusígenos.
La vacuna atenuada frente al virus del sarampión –que en España se administra desde el año 1978– ha conseguido una significativa reducción de la incidencia de la enfermedad y, de hecho
Las muertes por sarampión en todo el mundo han disminuido un 75% entre los años 2000 y 2013 (se estima que se han salvado alrededor de 15,6 millones de personas) gracias a las campañas de vacunación masiva.
Sin embargo, en el 2017 –muchos lo achacan al movimiento antivacunas– los casos de sarampión se han multiplicado un 400% en Europa, según datos de la OMS, que habla del sarampión como la primera causa de muerte infantil prevenible por vacunación.
La vacuna del sarampión, que la Organización Mundial de la Salud (OMS) define como «segura y eficaz», se administra en dos dosis junto a las vacunas de otras dos enfermedades víricas, la rubéola y las paperas (parotiditis), y se conoce como la vacuna triple vírica.
Consiste en la introducción de los gérmenes vivos pero atenuados, es decir, no producen la enfermedad, pero permiten al organismo de los niños producir defensas (anticuerpos) frente a estas enfermedades, evitando así que las padezcan en un futuro.
La vacuna está indicada en todos los niños dentro del calendario de vacunación infantil.
Otros grupos susceptibles de contraer la enfermedad en los cuales también estaría indicada la vacunación son aquellos adultos que no hayan sido vacunados frente al sarampión en su infancia en las personas que tengan intención de viajar a países endémicos.
Administración de la vacuna del sarampión
El calendario vacunal vigente recomienda la vacunación en forma de triple vírica (sarampión-rubéola-parotiditis) a los 12 meses y a los cuatro años de edad.
Actualmente las vacunas disponibles pueden ser monovalentes o triple víricas.
Contraindicaciones
Si existe una enfermedad aguda severa o fiebre alta, la vacuna triple vírica no debe ser administrada. La vacuna está contraindicada en pacientes con antecedentes de reacción anafiláctica (urticaria, dificultad para respirar, apnea, hipotensión o shock) a la neomicina y a la gelatina hidrolizada.
La vacuna del sarampión no debe ser administrada a mujeres embarazadas, ni a personas con alteraciones inmunológicas.
Escrito por Diana Forero Morantes, Bióloga
Revisado por Dr. José Antonio Nuevo González, Especialista en Medicina Interna. Servicio de Urgencias del Hospital Gregorio Marañón de Madrid
